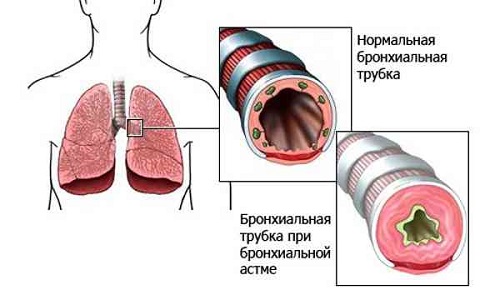
Повышенная температура при бронхиальной астме — это достаточно нетипичный симптом, который свидетельствует о том, что приступ астмы возник на фоне простудного заболевания. Чаще всего повышение температуры при астме вызвано ОРВИ. Для того чтобы точно выяснить, о какой инфекции свидетельствует высокая температура, нужно обратиться к пульмонологу.

Бронхит и астма
Самостоятельно отличить хронический обструктивный бронхит от бронхиальной астмы может быть сложно, но доктор поможет разобраться. Эти заболевания проявляются сходным перечнем симптомов, но имеют различные причины возникновения. Также им требуется разное лечение. Бронхиальная астма — это разновидность аллергической реакции, а бронхит — это воспалительный процесс, вызванный попаданием бактериальной, вирусной или грибковой инфекции. Чаще всего бронхит провоцируют следующие виды микроорганизмов:
- Вирусы: гриппа, риновирус, инфлюэнцы, аденовирус, респираторно-интерстициальный.
- Бактерии: стафилококк, стрептококк, моракселла катаралис, синегнойная и гемофильная палочки.
- Простейшие: хламидии, легионеллы, микоплазмы.
В очень редких случаях в возникновении бронхита бывает повинна грибковая инфекция, например, грибы рода Кандида.
Иногда бронхит может быть спровоцирован вирусной инфекцией, к которой затем присоединяется бактериальная. Для лечения бронхита требуются противовирусные либо антибактериальные средства в зависимости от типа возбудителей. Бронхиальная астма возникает как реакция на раздражающие вещества, которые вдыхает человек. Чаще всего у людей с бронхиальной астмой аллергия на:
- шерсть и выделения животных как диких, так и домашних;
- бытовых пылевых клещей и их экскременты;
- определенные виды продуктов, например, рыбу;
- некоторые виды растений, например, амброзию, цветение растений.
Обструктивный бронхит в острой форме может сопровождаться температурой до 38,5-39°С. Бронхиальная астма практически никогда не вызывает повышение температуры.
 Возможна такая ситуация, что у одного и того же пострадавшего имеется одновременно и бронхит, и астма. В этом случае заболевание называется инфекционно-аллергической астмой, то есть это хронический воспалительный процесс в бронхах, который приводит к повышенной реакции на любые раздражители извне. Чаще всего от инфекционно-аллергической астмы страдают пожилые люди, очень редко можно встретить такую разновидность астмы у тех, кому еще нет 45.
Возможна такая ситуация, что у одного и того же пострадавшего имеется одновременно и бронхит, и астма. В этом случае заболевание называется инфекционно-аллергической астмой, то есть это хронический воспалительный процесс в бронхах, который приводит к повышенной реакции на любые раздражители извне. Чаще всего от инфекционно-аллергической астмы страдают пожилые люди, очень редко можно встретить такую разновидность астмы у тех, кому еще нет 45.
У ребенка повышение температуры в большинстве случаев говорит о двух различных заболеваниях дыхательных путей, а не об одном. При неправильном лечении острый бронхит может переходить в хронический и при неблагоприятном стечении обстоятельств давать рецидив или же превращаться в астму. Чаще всего обострения хронического бронхита появляются на фоне ослабления защитных сил организма. Бронхиальная астма обостряется либо сезонно (обычно весной и осенью), либо после непосредственного контакта с аллергеном. Правильное понимание того, чем именно вызвано плохое самочувствие человека, поможет подобрать эффективное лечение. Для диагностики астмы и бронхита требуется посетить пульмонолога.
Признаки инфекционно-аллергической астмы
 Можно проследить четкую взаимосвязь между возникновением инфекционно-аллергической астмы и недавно перенесенным бронхитом. Астма появляется через 2-4 недели после перехода заболевания в хроническую форму. Приступ может сопровождаться небольшим повышением температуры, поскольку главная его причина — это обострение воспалительного процесса верхних дыхательных путей. Часто у пациентов с инфекционно-аллергической астмой имеется также другая разновидность аллергии — пищевая, кожная. Факторы, способные провоцировать приступ:
Можно проследить четкую взаимосвязь между возникновением инфекционно-аллергической астмы и недавно перенесенным бронхитом. Астма появляется через 2-4 недели после перехода заболевания в хроническую форму. Приступ может сопровождаться небольшим повышением температуры, поскольку главная его причина — это обострение воспалительного процесса верхних дыхательных путей. Часто у пациентов с инфекционно-аллергической астмой имеется также другая разновидность аллергии — пищевая, кожная. Факторы, способные провоцировать приступ:
- недоедание, длительное чувство голода;
- недостаточное количество сна;
- хроническая усталость, переутомление;
- любое другое заболевание;
- переохлаждение и тепловой удар;
- стресс, экстремальная ситуация, сильное волнение;
- гормональная перестройка, климакс, беременность;
- назначение новых гормональных контрацептивов или препаратов, например, от кожной аллергии.
Все эти факторы могут спровоцировать снижение иммунитета, что, в свою очередь, приводит к активизации бронхита и к появлению астматического приступа. Протекание последнего:

- кашель с отделением большого количества мокроты;
- спазм дыхательных путей, который вызывает удушье;
- продолжительность приступа от нескольких минут до нескольких дней (с периодическим спадом симптоматики);
- при дыхании появляются свистящие хрипы;
- на вдохе ощущается затруднение;
- дыхание становится более частым и поверхностным;
- цвет мокроты может варьироваться от белого до зеленого, иногда с включениями гноя, по своему характеру мокрота слизистая и вязкая.
У многих пациентов инфекционно-аллергическая астма дает обострение осенью, весной и зимой, когда температура воздуха достаточно холодная. В чем опасность этого заболевания и почему его обязательно нужно лечить?
- Без медицинской помощи состояние больного ухудшается.
- Очень быстро начинают возникать различные осложнения, уже через 2-3 года пострадавший может получить эмфизему легких.
- Начинают развиваться сопутствующие заболевания, чаще всего полипоз носа и синусов.
- Приступы значительно ухудшают качество жизни пациента и могут приводить к нетрудоспособности.
Женщины с инфекционно-аллергической астмой в большинстве случаев сталкиваются с обострением перед началом менструаций, то есть приступ в более или менее тяжелой форме проходит каждый месяц. Так как стресс способен в самом прямом виде провоцировать приступ, нужно рассматривать астму как психосоматическое заболевание. Помимо приема медикаментов, пациенту нужно обратиться к психотерапевту, который специализируется на психосоматических недугах.
Лечение инфекционно-аллергической астмы
 Так как заболевание является сложным и имеет много компонентов, лечение тоже состоит из нескольких направлений:
Так как заболевание является сложным и имеет много компонентов, лечение тоже состоит из нескольких направлений:
- Назначаются средства, чтобы облегчить симптомы: расширить бронхи и уменьшить аллергическую реакцию. Это могут быть гормональные препараты для ингаляции, антигистаминные или снимающие спазм дыхательной мускулатуры средства. Выбор направления лечения определяется пульмонологом в каждом конкретном случае.
- Рекомендуются средства для устранения воспалительного процесса. Для этого нужно определить, какой конкретно вид патогенных микроорганизмов вызвал бронхит, и подобрать терапию. Чаще всего используются антибиотики в таблетках и в растворах для ингаляции. В тяжелых случаях антибактериальные средства назначаются инъекционно. Проводится санация полости рта и пазух носа, дыхательных путей. Обработку может осуществлять сам пострадавший методом ингаляции или же лечащий врач амбулаторно. Если состояние становится угрожающим для жизни и возникает риск дыхательной недостаточности, человека госпитализируют в стационарное отделение пульмонологии.
- Стимулируется отхождение мокроты и очищение дыхательных путей с помощью бронхолитических и муколитических препаратов точно так же, как при обструктивном бронхите.
- Повышается иммунный статус. Часто вместо иммуномодуляторов и иммуностимуляторов врач назначает физиотерапию, массаж и ЛФК, поскольку прямое усиление иммунитета вызовет обострение аллергической реакции.
В лечении инфекционно-аллергической астмы многое зависит от самого пациента. Прежде всего, одних медикаментов недостаточно, требуется устранить психосоматические факторы.